Come...?
Come abbassare i leucociti nelle urine? I metodi più sicuri
Bere, cura mirata e stile di vita fanno scendere i leucociti nelle urine: un percorso sicuro verso l’equilibrio invece dei rimedi fai‑da‑te.
La strada più sicura per riportare i leucociti urinari nella norma è affrontare la causa, non inseguire rimedi generici. Nella maggior parte dei casi si tratta di un’infezione delle vie urinarie, che va confermata con esame urine e urinocoltura e trattata con antibiotici mirati scelti dal medico in base all’antibiogramma. Quando il test segnala leucociti elevati ma niente batteri (piuria sterile), la cura è diversa: occorre cercare calcoli, irritazioni non batteriche, prostatiti, uretriti da IST come la clamidia, oppure effetti collaterali di farmaci. In ogni scenario, bere a piccoli sorsi nell’arco della giornata, urinare con regolarità e ridurre gli irritanti vescicali sono azioni semplici che aiutano ad abbassare l’infiammazione.
Il primo intervento pratico è duplice: raccogliere correttamente un nuovo campione e farsi guidare dai risultati. Una raccolta “non pulita” può far salire i leucociti per contaminazione; ripetere l’esame con mitto intermedio dopo accurata igiene intima evita falsi allarmi e, se necessario, si aggiunge un’urinocoltura per capire quale germe è in gioco. Nei casi non complicati, l’antibiotico giusto, assunto alle dosi e per la durata prescritte, riporta i valori alla normalità in pochi giorni; quando la febbre sale, compaiono dolori lombari o c’è sangue nelle urine, la valutazione rapida in pronto soccorso è la scelta più prudente.
Che cosa significa davvero avere leucociti nelle urine
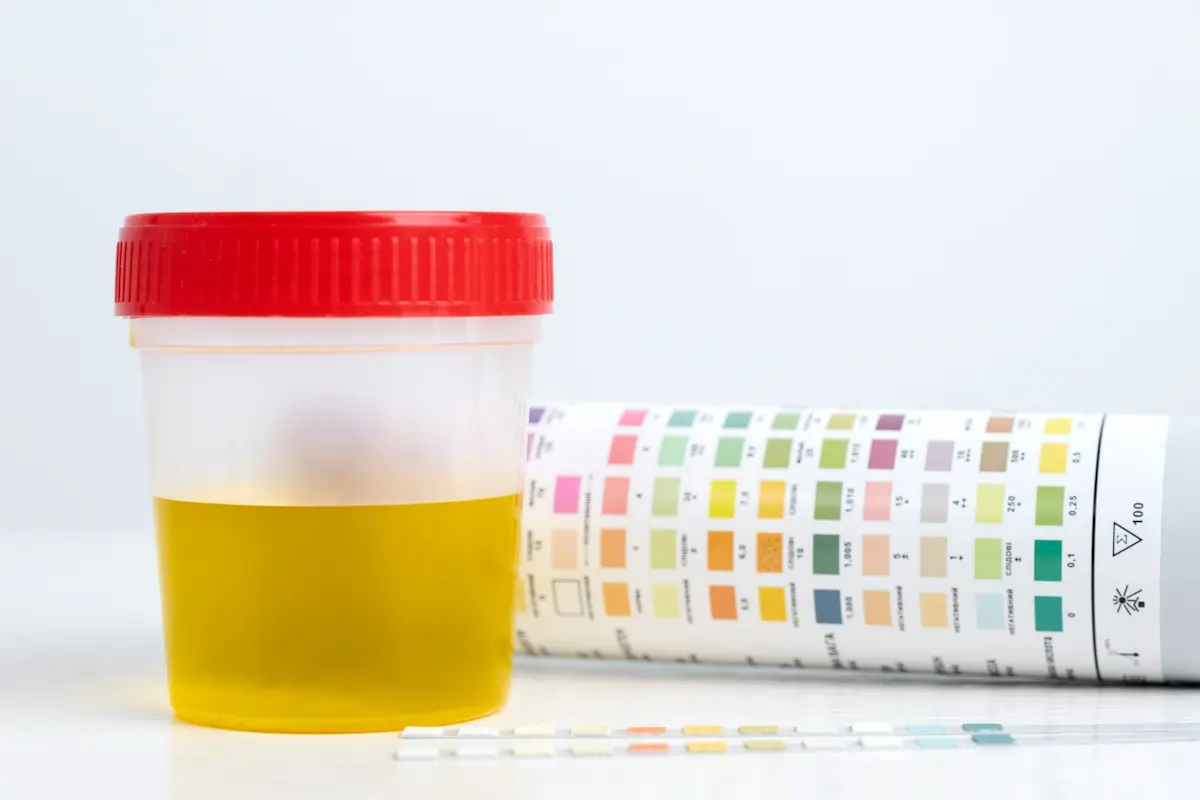
Leucocituria o piuria vuol dire che nel sedimento urinario si vedono globuli bianchi. È il linguaggio con cui l’apparato urinario segnala un processo infiammatorio: tipicamente un’infezione della vescica (cistite) o del rene (pielonefrite), ma non solo. Le strisce reattive che a casa colorano il quadratino del leucocyte esterase e del nitrito sono utili per orientarsi, però la diagnosi vera nasce in laboratorio, contando le cellule al microscopio e cercando batteri con la coltura. Non tutte le piurie sono uguali: pochi leucociti con sintomi minimi in una giovane donna possono coincidere con un’irritazione passeggera; molti leucociti con febbre, brividi e dolore al fianco richiedono un percorso ospedaliero per escludere complicazioni.
Il numero che interessa al paziente non è tanto quante cellule ci sono nel referto, ma perché ci sono. L’urina è un liquido che dovrebbe scorrere sterile dalla pelvi renale alla vescica; quando i leucociti aumentano, il corpo sta rispondendo a qualcosa. Ecco perché parlare di “abbassare i leucociti” ha senso solo se lo si fa risalendo alla causa. È il modo più rapido, oltre che il più sicuro, per tornare a un esame nelle norme.
Come abbassare i leucociti nelle urine in sicurezza
Primo passo: campione corretto e conferma dell’esame
Molti falsi segnali nascono prima del laboratorio. Il campione va raccolto al mattino o comunque dopo qualche ora senza urinare, lavando bene i genitali, scartando il primo getto e raccogliendo il mitto intermedio in un contenitore sterile. Nelle donne, soprattutto in fase mestruale o con vaginiti, la contaminazione è frequente: in caso di dubbio è meglio rinviare di qualche giorno o avvisare il laboratorio. Negli uomini, residui di secrezioni prostatiche o di liquido pre-eiaculatorio possono dare falsi positivi. Nei bambini, l’uso di sacche adesive aumenta il rischio di errori: il pediatra può proporre la raccolta con cateterino nei casi selezionati per avere un dato pulito.
Se la prima analisi mostra leucociti alti ma i sintomi sono sfumati, ha senso ripetere l’esame e affiancare una urinocoltura prima di iniziare antibiotici “alla cieca”. Quando invece i sintomi sono chiari (bruciore urinario, urgenza, bisogno di urinare spesso in piccole quantità) e non ci sono segnali d’allarme, il medico può impostare una terapia empirica in attesa del risultato della coltura. In presenza di piuria sterile, la conferma con PCR/NAAT per clamidia e gonorrea o con indagini per tubercolosi urinaria viene decisa caso per caso.
Interventi immediati e abitudini che aiutano
Oltre agli esami, ci sono abitudini che riducono l’infiammazione e favoriscono il calo dei leucociti. Bere con regolarità – senza forzare litri tutti insieme – diluisce l’urina e limita la proliferazione batterica. Urinare quando scappa e non “trattenere” a lungo riduce il tempo di contatto tra batteri e mucosa. Evitare irritanti come alcol in eccesso, bevande molto zuccherate, spezie piccanti e caffeina in quantità aiuta quando la vescica è già in sofferenza. Dopo i rapporti sessuali, urinare e, se ci sono episodi ricorrenti, discutere con il medico la possibile correlazione con spermicidi o diaframmi può cambiare la storia di cistiti ravvicinate.
L’igiene intima deve essere semplice e quotidiana, senza disinfettanti aggressivi che alterano il microbiota. Nelle donne in post-menopausa, la secchezza vaginale favorisce l’infiammazione: il medico può proporre estrogeni locali che, nel tempo, ridimensionano recidive e leucociturie “di sottofondo”. L’attività fisica moderata, il controllo della glicemia nei diabetici e una dieta povera di sale hanno effetti indiretti ma reali sulla salute urinaria.
Le terapie mirate per riportare i valori alla normalità
Abbassare i leucociti significa curare bene la causa. Quando la diagnosi è cistite batterica non complicata, la terapia antibiotica di prima scelta dipende dai pattern locali di resistenza e dallo stato clinico della persona. L’antibiotico non si sceglie per sentito dire: il medico bilancia efficacia, effetti collaterali e impatto sulla flora intestinale, cercando la durata più breve efficace per evitare ricadute e resistenze. Se compaiono febbre alta, dolore al fianco, nausea o vomito, il sospetto di pielonefrite sposta la gestione verso l’ospedale, dove si somministrano terapie endovenose e si controlla la funzione renale.
Quando l’esame conferma leucociti senza batteri (piuria sterile), la terapia non è l’antibiotico “per provare”. Se la causa è un’uretrite da clamidia o gonorrea, servono antimicrobici specifici e il trattamento del partner; se è una irritazione da calcolo in discesa, la priorità è la idratazione disciplinata, analgesia e, quando indicato, alfa-litici per facilitare il passaggio, riservando al chirurgo le procedure endoscopiche se il calcolo non passa. Se i leucociti derivano da un’ipersensibilità a farmaci (per esempio FANS, alcuni antibiotici, inibitori di pompa protonica), la chiave è sospendere la molecola e, nei quadri severi, impostare la terapia con lo specialista per l’interstiziopatia. Le cateterizzazioni prolungate e i dispositivi urologici aumentano la probabilità di piuria: qui la cura è gestire il presidio con protocolli di igiene rigorosi e sostituzioni programmate.
In tutte le forme, il dolore si affronta con analgesici compatibili con il profilo clinico, evitando fai-da-te prolungati. I probiotici e il D-mannosio possono avere un ruolo aggiuntivo nella prevenzione delle recidive in alcune persone, ma non sostituiscono antibiotici o antivirali quando c’è un’infezione documentata. Le bevande ai mirtilli possono aiutare alcune donne con cistiti ricorrenti, ma l’effetto è modesto e va inquadrato in un piano più ampio.
Situazioni particolari che dovresti tenere a mente
In gravidanza, anche l’batteriuria asintomatica merita attenzione perché aumenta il rischio di pielonefrite: abbassare i leucociti qui significa trattare secondo linee guida con antibiotici compatibili con il trimestre, controllando con urinocoltura di verifica. I rimedi “naturali” non sono una scorciatoia sicura in gestazione: ogni scelta passa dal ginecologo.
Nei bambini, i leucociti nelle urine possono essere spia di infezioni urinarie ma anche di campioni contaminati. Il pediatra decide come raccogliere l’urina e quando indagare con ecografia o altri esami, soprattutto nei più piccoli e nei maschi con episodi ricorrenti. L’obiettivo è trattare bene e proteggere il rene in crescita.
Negli uomini, la piuria chiama in causa più spesso la prostata: una prostatite può dare leucociti alti, bruciore, peso perineale, febbricola, getto debole. Il trattamento è prolungato rispetto alla cistite femminile e orientato alla penetrazione prostatica dell’antibiotico; se c’è ritenzione o difficoltà a svuotare la vescica, la priorità diventa ripristinare il flusso e prevenire complicanze. In caso di rapporti non protetti con nuovi partner, la valutazione per IST è parte della normalità clinica.
Prevenire le recidive e mantenere basso il rischio
Una volta rientrati nella norma, l’obiettivo è restarci. Funziona ciò che è semplice e sostenibile: bere distribuito nella giornata, non trattenere troppo a lungo, svuotare bene la vescica, curare la regolarità intestinale per ridurre la colonizzazione perineale, ridurre gli zuccheri semplici nelle bevande, scegliere abiti che non irritano la zona genitale. Dove indicato, il medico può proporre profilassi antibiotica a basso dosaggio o post-coitale per periodi limitati, oppure estrogeni vaginali in post-menopausa. Gli sport che aumentano molto l’attrito perineale si gestiscono con capi traspiranti e cambi rapidi; chi usa cateteri riceve protocolli di igiene e sostituzione personalizzati.
La prevenzione è anche evitare eccessi: forzare tre litri di acqua di sera non abbassa i leucociti, rovina il sonno e può essere inutile o addirittura dannoso in alcune condizioni cardiache o renali. Meglio un bicchiere per volta, più volte al giorno, ascoltando i segnali del corpo e i consigli del curante.
Quando serve una valutazione urgente
Ci sono scenari che spostano la bussola dall’ambulatorio al pronto soccorso: febbre alta con brividi, dolore al fianco intenso, nausea e vomito che impediscono di idratarsi, sangue visibile nelle urine, riduzione importante del getto o sensazione di non riuscire a urinare, dolore che non risponde agli analgesici.
Se hai un solo rene, trapianto, diabete mal controllato, gravidanza o immunodepressione, la soglia per chiedere aiuto deve essere più bassa. È così che si evitano complicanze mentre ci si occupa di far tornare normale il referto.
Dai numeri alla salute, con metodo
Abbassare i leucociti nelle urine non è un gioco a somma zero con la striscia reattiva, è un percorso di buon senso clinico: campione corretto, diagnosi giusta, terapia mirata e abitudini che favoriscono la guarigione.
Quando c’è un’infezione, l’antibiotico su misura fa la differenza; quando non ci sono batteri, indagare il motivo evita cure inutili e porta il valore dove deve stare. Sullo sfondo, idratazione regolare, igiene sobria, prevenzione delle recidive e attenzione ai segnali d’allarme tengono la linea.
È un lavoro semplice nella teoria e potente nella pratica: meno improvvisazioni, più metodo. I leucociti scendono, i sintomi si spengono, e il fastidio torna a essere un capitolo chiuso, non un romanzo a puntate.
🔎 Contenuto Verificato ✔️
Questo articolo è stato redatto basandosi su informazioni provenienti da fonti ufficiali e affidabili, garantendone l’accuratezza e l’attualità. Fonti consultate: Fondo Asim, Studio Medico Izzo, EmmepiLab, OpenFarma, Fondazione Veronesi, Blog UniSalute.


 Che...?
Che...?Ponte sullo Stretto, visto negato: che cosa succede ora?

 Che...?
Che...?Plenvu differenza tra prima e seconda dose: che cosa cambia?

 Chi...?
Chi...?Chi guida in stato di ebbrezza alcolica rischia l’arresto?

 Perché...?
Perché...?Libri in uscita novembre 2025: 30 novità imperdibili subito

 Cosa...?
Cosa...?Spugne saponate monouso: cosa sono, quando servono e come scegliere

 Cosa...?
Cosa...?John Elkann striglia i piloti Ferrari: cosa gli ha detto?

 Cosa...?
Cosa...?Cosa è successo a Fenegrò: il portiere Martinez è indagato?

 Perché...?
Perché...?Perché Melissa ora colpisce Cuba ed è ancora pericolosa?